La peau est bien plus qu’une enveloppe protectrice ; elle constitue un organe à part entière, le plus étendu du corps humain. Chez l’adulte, elle représente environ 1,5 à 2 m² de surface et près de 15 % du poids corporel total. Pourtant, son fonctionnement reste souvent mal connu, alors même qu’il conditionne l’équilibre global de l’organisme, le protège contre de nombreuses menaces et influence l’apparence de chaque individu.
La peau évolue sous l’influence de nombreux facteurs : variations hormonales, exposition environnementale, mode de vie, vieillissement physiologique, etc. Comprendre le rôle de la peau, sa structure et sa composition permet de mieux appréhender ses besoins, d’adopter les gestes adaptés et de préserver durablement votre capital cutané.
Fonction de la peau
La peau n’est pas qu’un « revêtement » : c’est un organe complexe multifonctions. Voici les principaux rôles de la peau.
Protection physique, chimique et biologique
Le rôle le plus connu de la peau est sa fonction protectrice. Elle forme une barrière physique, chimique et biologique contre les agressions extérieures.
- Barrière mécanique : elle protège des traumatismes physiques (frottements, pressions, chocs) ainsi que des rayonnements UV principalement grâce à la mélanine qui joue un rôle dans l’absorption des UV(1).
- Barrière chimique et microbienne : elle protège contre la pénétration de polluants, produits chimiques, allergènes, irritants, etc. et limite la prolifération bactérienne grâce au film hydrolipidique légèrement acide (pH ≈ 4,5–5,5) et à la flore cutanée(2).
- Barrière hydrique : elle limite la perte excessive en eau du corps tout en régulant les échanges hydriques(3).
→ En savoir plus sur la barrière cutanée.
Régulation de la température ou « thermorégulation »
La peau participe activement à la régulation de la température corporelle :
- Par vasodilatation / vasoconstriction des vaisseaux cutanés : en cas de chaleur, les vaisseaux superficiels se dilatent pour évacuer la chaleur ; en cas de froid, ils se contractent pour limiter les pertes de chaleur(4).
- Par la sudation : l’évaporation de la sueur sur la peau consomme de l’énergie thermique, ce qui refroidit le corps(5).
- Par le rôle du tissu adipeux sous-cutané : l’hypoderme est principalement composé de tissu gras qui agit comme un isolant et aide à maintenir la chaleur corporelle.
Perception sensorielle
La peau contient de nombreux récepteurs (thermorécepteurs, mécanorécepteurs, nocicepteurs) qui détectent les stimuli sensoriels comme le toucher, la pression, la douleur, le chaud et le froid. Ces fonctions sensorielles sont essentielles pour le mouvement, la protection et l'interaction d'un individu avec son environnement (frissons quand il fait froid, se retirer quand on se brûle, etc.)(3).
Rôle immunitaire
Cette fonction de défenses naturelles est assurée par le microbiote cutané en surface qui contrôle la prolifération des agents pathogènes et par les glandes et cellules situées plus en profondeur dans la peau qui produisent des protéines et peptides antimicrobiens. Par cette action immunitaire, la peau joue un rôle essentiel dans la prévention des infections, et constitue l’une des premières lignes de défense de l’immunité innée.
Métabolisme et fonction endocrine
- Les kératinocytes synthétisent la vitamine D dans la peau sous l’effet des rayons UV. La vitamine D est essentielle à l'absorption du calcium et du phosphore, qui sont les principaux composants des os. Elle joue également un rôle dans le processus de prolifération et de différenciation cellulaire, central pour le renouvellement cutané, et participe vivement à l'activité des cellules immunitaires.
- La peau peut produire certains stéroïdes locaux, médiateurs, peptides inflammatoires ou de signalisation(3).
Structure de la peau : les 3 couches cutanées
La peau est organisée en trois couches superposées, avec des zones spécialisées et des jonctions. Nous retrouvons ainsi, de l’extérieur vers l’intérieur : l’épiderme, le derme et l’hypoderme.
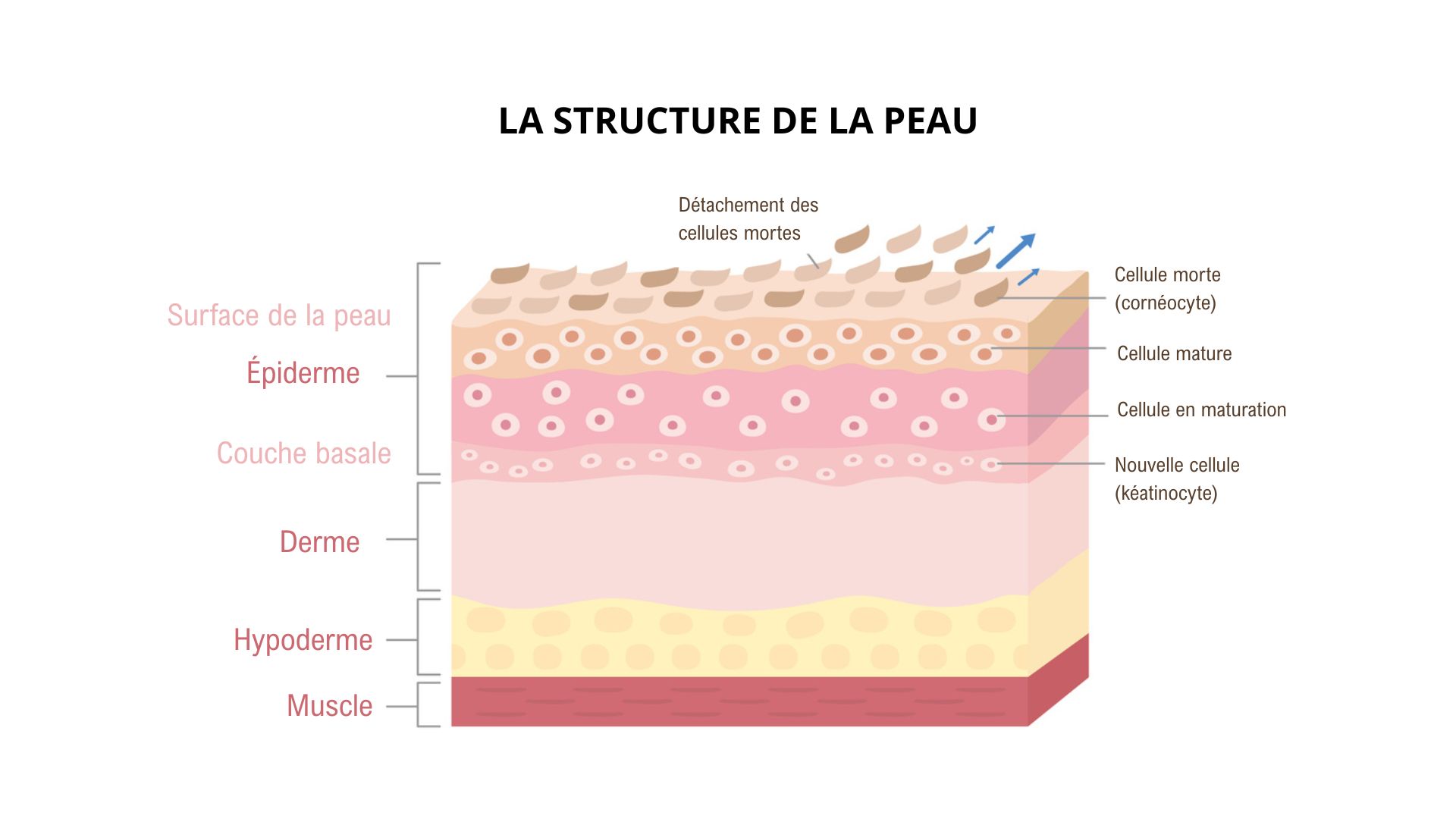
L’épiderme
L’épiderme est la couche la plus superficielle, en contact direct avec l’environnement. Il est avasculaire (sans vaisseaux sanguins)(4). Il est lui-même composé de 5 couches :
- Stratum basale (couche basale) : c’est la couche la plus profonde de l’épiderme. C’est là que les kératinocytes naissent (division cellulaire).
- Stratum spinosum (couche épineuse) : les kératinocytes gagnent en taille, commencent à se différencier et se chargent de kératine. Ils commencent à produire les lipides qui constitueront plus tard la barrière cutanée.
- Stratum granulosum (couche granuleuse) : les kératinocytes s’aplatissent et commencent à se déstructurer et à se condenser à mesure qu’elles se rapprochent de la couche cornée en superficie. La synthèse des lipides s'intensifie.
- Stratum lucidum (couche claire) : elle est présente uniquement dans les zones épaisses telles que la paume des mains et la plante des pieds. Il s’agit d’une couche transitoire de cellules en voie de cornification.
- Stratum corneum (couche cornée) : dernière phase de différenciation des kératinocytes qui se transforment en cornéocytes. Les cellules kératinisées sont complètement aplaties, ont perdu leur noyau et se sont agglutinées entre elles. Les cellules mortes se détachent peu à peu (desquamation), ce qui constitue la dernière étape du renouvellement cellulaire. Ce cycle de renouvellement dure généralement entre 4 et 5 semaines.
L’épiderme est séparé de la seconde couche ; le derme, par la jonction dermo-épidermique ou membrane basale. Cette structure sert à la fois de barrière physique tout en permettant les échanges cellulaires et de nutriments entre ces deux couches.
Le derme
Le derme est une couche de tissu conjonctif située entre l'épiderme et l’hypoderme. Il est principalement constitué de fibres de collagène et d’élastine, de cellules immunitaires et d'autres composants extracellulaires tels que des vaisseaux sanguins, des nerfs, des follicules pileux et des glandes.
Le derme a plusieurs rôles majeurs :
- solidité et élasticité de la peau ;
- protection des couches plus profondes des agressions ;
- réparation des tissus endommagés ;
- régulation de la température corporelle ;
- support et nutrition de l'épiderme ;
- réception sensorielle.
L’hypoderme
L’hypoderme, ou tissu sous-cutané, est la couche la plus profonde. Il est principalement constitué de lobules adipeux, autrement dit de graisse. Il sert d’isolant thermique, de coussin protecteur contre les chocs et de réserve énergétique. Il permet également la mobilité de la peau sur les plans sous-jacents (muscles, os).
Au fil du temps, l’épaisseur de l’hypoderme diminue, ce qui affaiblit le soutien mécanique et la résistance aux traumatismes.
Variation selon les zones corporelles
Il faut souligner que la structure de la peau n’est pas homogène partout : selon l’endroit du corps, l’épaisseur de l’épiderme, du derme et de l’hypoderme varie, tout comme la densité de glandes et de poils.
Par exemple, l’épaisseur de l’épiderme varie de 0.5mm (ex: paupières) à 1,5mm (paumes des mains ou plantes des pieds)(4). L’hypoderme est également beaucoup plus épais sous la plante des pieds (environ 2 mm), afin d’amortir au mieux le poids du corps à la marche. Selon le même schéma, le derme varie également de 1 à 3 mm(6).
Aussi, certaines zones, encore une fois par exemple les paumes et les plantes, sont dépourvus de glandes sébacées et de follicules : c’est pourquoi la peau y est vite sèche et aucun poil ne pousse. L’hypoderme
Les cellules de la peau
De nombreux types de cellules cohabitent dans la peau, et toutes ont des fonctions essentielles :
- Les kératinocytes sont les cellules majoritaires de l’épiderme (environ 90-95 %)(4). Ils naissent dans le stratum basale, se divisent, puis migrent vers les couches supérieures en se différenciant, perdant progressivement leur noyau, accumulant de la kératine, et finissant en cornéocytes (cellules mortes) dans le stratum corneum. Ensemble, elles participent surtout à former la barrière cutanée, limitent la perte en eau et la pénétration d’agents extérieurs.
- Les mélanocytes sont le second type le plus fréquent de cellules de l’épiderme. Ils produisent la mélanine, le pigment qui donne la couleur à la peau, aux yeux et aux cheveux. Cette mélanine sert à absorber les UV et à limiter les dommages de l’ADN.
- Les cellules de Langerhans, également présentes dans l’épiderme, sont spécialisées dans l’activation du système immunitaire. Elles « capturent » les antigènes (bactéries, virus, allergènes) et les présentent aux lymphocytes qui les détruisent.
- Les fibroblastes sont les principales cellules du derme. Ils synthétisent les fibres de collagène, d’élastine, les glycosaminoglycanes et d’autres protéines de la matrice extracellulaire. Ils participent également à la cicatrisation et sécrètent des facteurs de croissance.
- Les cellules de Merkel sont peu nombreuses et localisées dans la couche basale de l’épiderme. Souvent associées à des terminaisons nerveuses, elles jouent un rôle dans la sensibilité au toucher.
- Les lymphocytes, ou cellules immunitaires, fabriquent les anticorps qui détruisent les antigènes qui pénètrent la peau. Ces cellules de défense sont présentes dans le derme, aux côtés d’autres cellules immunitaires comme les macrophages.
- Les adipocytes, en grand nombre dans l’hypoderme, constituent le tissu graisseux, aussi appelé tissu adipeux. Elles jouent un rôle essentiel dans la synthèse, le stockage et la libération des lipides.
Cette liste et ses descriptions ne sont pas exhaustives ; ici ne sont que les cellules fréquemment décrites et leurs principales fonctions. D’autres cellules cohabitent dans la peau, telles que les mastocytes, les cellules endothéliales, les cellules nerveuses, etc.
Cycle de renouvellement cellulaire
La peau se renouvelle en permanence en produisant en continu de nouvelles cellules, qui traversent la peau couche après couche jusqu’à se détacher une fois mortes. Ce cycle dure en moyenne 4 à 5 semaines, en fonction des personnes, de l’âge et des zones du corps.
En effet chez les personnes âgées le cycle de renouvellement cutané est plus long : la durée de migration des kératinocytes de la couche basale jusqu’à l’épiderme augmente de 50 %(4).
Composition de la peau
Pour assurer ses fonctions, la peau possède une composition complexe en molécules structurales et fonctionnelles.
• Elle est majoritairement composée d’eau (≈ 70 %, essentielle pour le métabolisme cellulaire, l’élasticité et le maintien de sa structure.
• Elle contient également une forte proportion de protéines (≈ 27 %), de lipides (≈ 2 %) et de glucides (≈ 1 %), indispensables pour la cohésion, l’hydratation, la barrière et la signalisation :
- Les protéines, telles que la kératine, le collagène et l’élastine pour les plus connues, participent grandement à la structure de la peau ; elles assurent sa cohésion, sa résistance et son élasticité.
- Les lipides sont un pilier de la barrière cutanée ; ils sont principalement concentrés dans le stratum corneum. Il s’agit principalement de céramides, de cholestérol et d’acides gras libres qui ensemble, forment la matrice intercellulaire, elle-même chargée de faire la liaison entre les cellules, assurant l’imperméabilité (perte en eau et pénétration d’agents pathogènes) et la communication cellulaire.
- Les glucides, comme les glycosaminoglycanes tels que l’acide hyaluronique, assurent le maintien de l’élasticité et de l’hydratation cutanées, notamment grâce à leur forte capacité à retenir l’eau.
• Enfin, la peau contient en plus faible quantité une multitude d’autres composants tels que :
- Des sels minéraux et oligo-éléments (≈ 0,5 %) : sodium, potassium, calcium, magnésium, zinc, cuivre, etc. Ils interviennent à plusieurs niveaux : activation des enzymes métaboliques, régénération cellulaire et cicatrisation, régulation hydrique, etc.
Cette liste n’est pas exhaustive ; elle reprend les principaux éléments chimiques de la peau. Bien d’autres molécules existent, tels que les micronutriments, les enzymes, les facteurs de croissance, etc.
Couleur et pigmentation de la peau
Le but premier de la pigmentation cutanée est de protéger la peau contre les UV. Ce processus repose principalement sur les mélanocytes, ces cellules situées dans la couche basale et qui synthétisent la mélanine. En effet, la mélanine absorbe les radiations UV, lutte contre la formation de radicaux libres et réduits les dommages de l’ADN lors d’une exposition prolongée grâce à son fort pouvoir antioxydant.
Il existe deux types de mélanines, dont l’eumélanine qui définit les peaux foncées et la phéomélanine qui caractérise les peaux claires. La couleur de la peau dépend donc de la production et de la répartition de ces types de mélanines. La pigmentation peut également varier selon la zone du corps, les hormones et l’exposition solaire.
La couleur de votre peau détermine votre phototype, qui détermine la sensibilité et la réactivité de la peau à l’exposition solaire. Découvrez votre phototype parmi les 6 existants →
Processus de cicatrisation
La peau a la capacité de s’autoréparer après une lésion : c’est le processus de cicatrisation. Ce dernier se divise en 4 phases :
- Phase vasculaire (immédiat après la lésion) : le corps active simultanément la coagulation sanguine ainsi que la vasoconstriction des vaisseaux atteints pour stopper l’hémorragie.
- Phase inflammatoire (2 à 4 jours) : dès la lésion, des cellules immunitaires envahissent la zone pour nettoyer les débris tissulaires et pathogènes, sécréter des cytokines et des facteurs de croissance qui stimulent la cicatrisation.
- Phase de prolifération (4 à 21 jours selon la profondeur de la lésion) : c’est la phase de reconstruction, où les kératinocytes migrent en grand nombre pour reformer l’épiderme, les fibroblastes produisent plus de collagène pour densifier le derme et de nouveaux vaisseaux sanguins de forment pour assurer l’apport en oxygène et nutriments aux nouveaux tissus.
- Phase de remodelage (2 à 3 semaines) : maturation de la matrice, réorganisation des fibres de collagène, contraction de la cicatrice qui devient plus solide et plus élastique.
Différents facteurs peuvent influencer la durée et la qualité de la cicatrisation : l’âge, l’alimentation, certains états de santé ou infections, la tension de la peau, l’exposition au stress oxydatif, etc.
Vieillissement cutané
Il existe le vieillissement naturel de la peau et le vieillissement accéléré par l’environnement. Ils se traduisent par des changements cutanés tels qu’un amincissement, une perte d'élasticité, de souplesse et de volume, des rides et une sécheresse de la peau.
• Vieillissement naturel :
Avec le temps, le métabolisme ralentit et le fonctionnement de la peau change profondément :
- diminution de la vascularisation = moins d’apport en oxygène et nutriments ;
- ralentissement du renouvellement cellulaire = ralentissement de la cicatrisation, amincissement de la peau, etc. ;
- diminution de l’activité des glandes sébacées et sudoripares = baisse de l’hydratation, altération de la barrière cutanée ;
- diminution de la synthèse des lipides qui composent la matrice extracellulaire = perte excessive en eau, vulnérabilité aux agents pathogènes et irritants ;
- diminution de la synthèse d’acide hyaluronique, de collagène et d’élastine avec perte d’hydratation et de souplesse ; changements accentués par les modifications hormonales (ex : ménopause).
• Vieillissement influencé par l’environnement :
L’exposition prolongée aux facteurs environnementaux ou exposome (rayons UV, pollution atmosphérique, tabagisme, changements de température extérieure, etc.), contribue à déclencher un stress oxydatif et des dommages irréversibles de l’ADN.
Parmi eux, le photovieillissement, c’est-à-dire le vieillissement lié à l’exposition prolongée aux rayons UV, est le plus documenté. Il serait la première cause de vieillissement prématuré de la peau. En augmentant le stress oxydatif, il dégrade le collagène et entraîne l’altération prématurée des cellules. Par exemple, le photovieillissement peut entraîner des troubles pigmentaires comme des taches solaires (lentigo) et des taches de rousseur, un épaississement de la peau avec rides profondes (élastose solaire), des taches brunâtres sèches plus ou moins épaisses (kératose actinique), voire un risque augmenté de cancer de la peau(7).
Aperçu général sur la peau – Foire Aux Questions
Quelle est l’épaisseur de la peau ?
L’épaisseur de la peau, comprenant à la fois l’épiderme, le derme et l’hypoderme, varie largement d’une zone à l’autre. Elle est beaucoup plus fine au niveau du visage par exemple, la zone la plus fine étant les paupières où elle ne fait que 0,5 mm, et bien plus épaisse sur les paumes des mains et la plante des pieds, pouvant mesurer jusqu’à 5 mm d’épaisseur environ.
La peau est-elle un organe ?
Oui, la peau est un organe, le plus grand et le plus lourd de votre corps. Est considéré comme un organe toute structure anatomique composée de cellules spécialisées qui exercent une fonction déterminée dans l’organisme.
De combien de couches est constituée la peau ?
Trois couches structurent la peau : l’épiderme (couche externe), le derme (couche intermédiaire) et l’hypoderme (tissu sous-cutané). L’épiderme lui-même se subdivise en 5 strates (basale, spinosum, granulosum, lucidum, corneum,) et le derme en 2 couches (profond et superficiel).
Comment fonctionne la pigmentation de la peau ?
La pigmentation de la peau débute dans les mélanocytes de l’épiderme, qui produisent la mélanine, un pigment qui donne la couleur aux cheveux, aux yeux et à la peau. Les peaux marrons à noires ont une prédominance d’eumélanine tandis que la phéomélanine est plus importante chez les peaux claires. Ainsi, le type, la quantité et la distribution de la mélanine déterminent la teinte cutanée.
Sources :
(1)Kligman AM. What is the ‘true’ function of skin? Exp Dermatol. avr 2002;11(2):159‑87.
(2)McKnight G, Shah J, Hargest R. Physiology of the skin. Surgery (Oxford). 1 janv 2022;40(1):8‑12.
(3)Brito S, Baek M, Bin BH, Brito S, Baek M, Bin BH. Skin Structure, Physiology, and Pathology in Topical and Transdermal Drug Delivery. Pharmaceutics [Internet]. 31 oct 2024 [cité 13 janv 2026];16(11). Disponible sur: https://www.mdpi.com/1999-4923/16/11/1403
(4)Lotfollahi Z. The anatomy, physiology and function of all skin layers and the impact of ageing on the skin. Wound Practice and Research [Internet]. 1 mars 2024 [cité 13 janv 2026];32(1). Disponible sur: https://journals.cambridgemedia.com.au/wpr/volume-32-number-1/anatomy-physiology-and-function-all-skin-layers-and-impact-ageing-skin
(5)Yousef H, Alhajj M, Fakoya AO, Sharma S. Anatomy, Skin (Integument), Epidermis. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 [cité 13 janv 2026]. Disponible sur: http://www.ncbi.nlm.nih.gov/books/NBK470464/
(6)Comprendre la peau - Histologie et histophysiologie de la peau et de ses annexes. Ann Dermatol Venereol. 2005;(132):8S5-48.
(7)Lin TK, Zhong L, Santiago JL. Anti-Inflammatory and Skin Barrier Repair Effects of Topical Application of Some Plant Oils. Int J Mol Sci. 27 déc 2017;19(1):70.










