La peau est notre enveloppe externe. Elle est donc en première ligne face aux agressions extérieures, et garante du maintien de l’hydratation et de l’homéostasie corporelle. Sa couche la plus externe, l’épiderme, forme alors une véritable barrière physique, chimique et immunologique.
Lorsque cette barrière présente une faille, elle laisse place à la sécheresse et à une sensibilité accrue de la peau. Ainsi, savoir préserver et réparer sa barrière cutanée devient un enjeu essentiel pour maintenir la santé et la beauté de la peau.
Qu’est-ce que la barrière cutanée ?
Retour sur la structure de l’épiderme
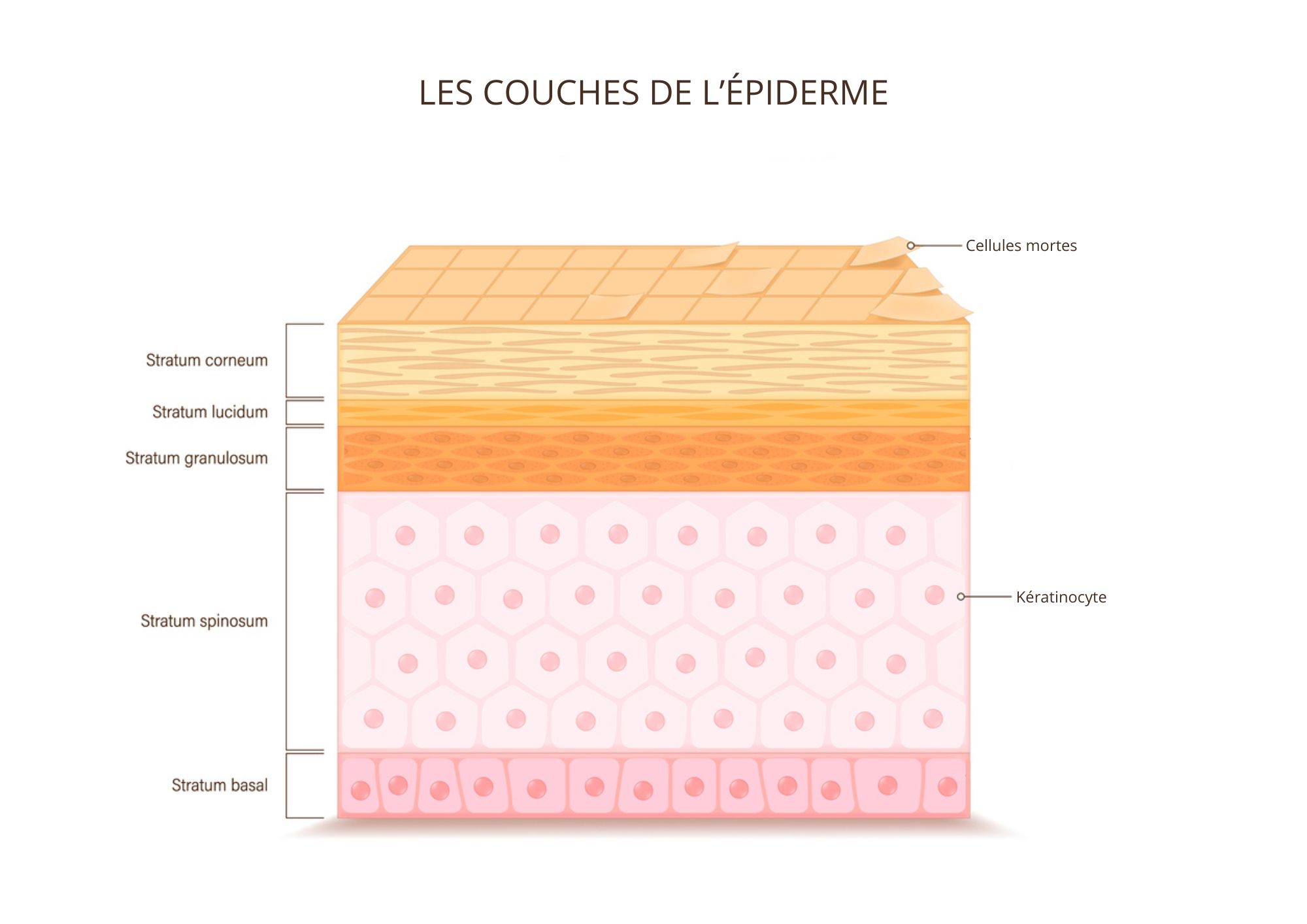
La peau est composée de 3 couches : l’hypoderme en profondeur, le derme au centre et l’épiderme en surface. La barrière cutanée se situe au niveau de l’épiderme, et correspond plus particulièrement au stratum corneum, sa couche la plus externe. En effet, l’épiderme dispose lui-même de plusieurs couches, de la plus profonde à la plus superficielle(1) :
- Le stratum basal, dans laquelle les kératinocytes se divisent.
- Le stratum spinosum, où commence la différenciation des kératinocytes et que la peau commence à produire les structures qui donneront naissance aux lipides protecteurs de la barrière cutanée.
- Le stratum granulosum, dans laquelle la production de ces lipides s’intensifie et les petites structures qui les transportent deviennent plus nombreuses. Quand les kératinocytes atteignent la partie supérieure du stratum granulosum, elles terminent leur transformation et deviennent des cornéocytes, pour donner naissance à la couche cornée, la couche protectrice la plus externe de la peau.
- Le stratum lucidum est une couche de transition constituée de quelques épaisseurs de kératinocytes aplatis, clairs et morts. Cette couche translucide n’est présente que dans les zones où la peau est épaisse, notamment la paume des mains et la plante des pieds.
- Le stratum corneum, qui joue le rôle de barrière cutanée, composé de cornéocytes, les cellules qui représentent la forme finale des kératinocytes. Elle peut représenter jusqu'aux trois quarts de l'épaisseur de l'épiderme. Progressivement, les cornéocytes sont éliminées (on parle alors de desquamation ou des peaux mortes), ce qui fait partie du processus de renouvellement de la peau qui suit des cycles d’environ 4 à 5 semaines.
Mécanismes de la barrière cutanée saine
L’essentiel de la barrière cutanée se joue au niveau du stratum corneum, la couche la plus externe de la peau, principalement via le film hydrolipidique en surface et la matrice extracellulaire en interne :
1. La matrice extracellulaire : le stratum corneum est composé de 20 à 30 rangées de cornéocytes. Ces cellules mortes kératinisées sont disposées en « briques » et entourées d’une matrice ou « ciment » constituée de lipides dont les principaux sont les céramides (50 %), le cholestérol (25 %) et les acides gras libres (20 %)(2). Cette matrice lipidique maintient l’adhésion entre les cellules, assurant ainsi son étanchéité, diminuant la perte en eau, et protégeant contre la pénétration d’agents pathogènes(1).
2. Le film hydrolipidique : la surface de la peau est couverte d’une fine couche composée d’eau, de lipides et de sébum. Ce film a un certain pouvoir occlusif, maintenant la peau hydratée et limitant son évaporation. Il contribue également à empêcher la pénétration excessive de substances irritantes ainsi qu’à réguler le pH cutané.
Cependant, bien d’autres mécanismes viennent renforcer le rôle de la barrière cutanée, chacun assurant un rôle protecteur :
3. Le pH de la peau : le pH mesure l’acidité de la peau. Il s’échelonne de 0 à 14 : un pH de 7 est neutre, un pH inférieur à 7 est acide et supérieur à 7 est alcalin. Le pH cutané est légèrement acide, entre 4,5 et 5,5. Un pH équilibré est essentiel pour l’activité des enzymes de renouvellement cellulaire, pour la maturation des lipides et pour l’équilibre d’une flore microbienne saine(3).
4. Le microbiote : il s’agit de l’ensemble des microorganismes présents à la surface de la peau. En effet, les bactéries dites commensales (qui vivent en symbiose avec l’organisme) « attaquent » les bactéries pathogènes qui tentent de pénétrer la peau.
5. Les cellules de Langerhans, présentes dans les couches plus profondes de l’épiderme, déclenche une réaction immunitaire en cas de pénétration d’agents pathogènes.
6. Les mélanocytes, cellules qui produisent la mélanine (pigment responsable de la coloration de la peau lors d’une exposition solaire), aident à protéger des rayonnements ultraviolets nocifs du soleil.
Rôle de la barrière cutanée
La fonction barrière de la peau est assurée par un ensemble complexe de mécanismes et de structures qui jouent un rôle à la fois physique, immunologique et chimique. Ses rôles sont ainsi nombreux :
- Protection contre les agressions extérieures mécaniques : frottements, coupures, chocs, etc.
- Protection contre les agressions extérieures chimiques et microbiennes : polluants, produits chimiques, micro-organismes pathogènes, allergènes, irritants, etc.
- Protection contre le stress oxydatif, notamment occasionné par les rayons du soleil.
- Hydratation : l’organisation des cornéocytes, de la matrice et le film hydrolipidique maintiennent l’eau dans la peau, laquelle contribue à préserver sa souplesse et son élasticité, et limitent son évaporation, phénomène aussi appelé PIE ou perte insensible en eau.
- Surveillance immunitaire : Cette barrière immunologique est assurée à plusieurs niveaux : en surface avec le microbiote cutané qui aide au contrôle de la prolifération des agents pathogènes, puis dans la peau, notamment via les protéines et peptides antimicrobiens produits en majeure partie par les glandes sébacées et sudoripares, les kératinocytes et les cellules de Langerhans(4, 5).
La défaillance d’un seul des mécanismes de défense peut fragiliser la barrière cutanée. En conséquence, une ou plusieurs de ses fonctions s’altèrent et la peau devient plus perméable aux agressions, pouvant conduire à une déshydratation, une inflammation, une infection, voire une maladie cutanée.
Barrière cutanée endommagée : les signes
Une faille dans la barrière cutanée peut se manifester de manière visible ou non :
- Peau sèche, rugueuse, présence de squames ou peaux mortes,
- Tiraillements, démangeaisons, picotements ou sensations de brûlure sur zones sensibles
- Sensibilité, rougeurs, réactivité accrue, même lors de l’utilisation de produits auparavant tolérés,
Quelques exemples de désagréments liés à une barrière cutanée endommagée sont la xérose (sécheresse), l’eczéma, le psoriasis, la dermatite atopique et l’acné.
Défaillance de la barrière cutanée : les facteurs en cause
Une barrière cutanée endommagée est souvent la résultante de microdommages cumulés, causés par des facteurs externes et/ou internes.
Facteurs externes et environnementaux
- Produits agressifs, avec des tensioactifs (par exemple sodium lauryl sulfate) ou qui déséquilibrent le pH cutané (savon de Marseille, désinfectant, parfum, savon « tout-en-un » : ces agents dégraissent la peau, dissolvent les lipides et perturbent le ciment intercellulaire(3).
- Usage d’actifs exfoliants ou grattage excessif : une sur-exfoliation détruit la couche cornée et affaiblit l’adhésion cellulaire.
- Rinçage à l’eau chaude : l’eau chaude altère le film hydrolipidique et éliminant les « huiles » à la surface de la peau.
- Stress oxydatif / pollution / UV : les rayonnements ultraviolets ou les radicaux libres générés par les polluants peuvent modifier les lipides, stimuler l’inflammation et fragiliser la barrière cutanée.
- Une fréquence excessive de lavage conduit à une dissolution du film hydrolipidique, à une augmentation du pH, perturbe le microbiote cutané et cause des micro-agressions mécaniques, surtout en cas d’utilisation d’accessoires abrasifs (fleur de douche, gants, brosse).
- Les traitements dermatologiques tels que les rétinoïdes et les corticoïdes peuvent avoir un effet irritant ou asséchant.
Facteurs internes et physiologiques
- Âge : la production de sébum et de sueur diminue avec l’âge, ce qui perturbe la cohésion des cornéocytes et favorise la sécheresse cutanée.
- Prédispositions génétiques : certaines personnes produisent moins de protéines (ex : filaggrine) et/ou de lipides (ex : céramides) essentiels à la résistance et à la perméabilité de l’épiderme.
- Troubles du microbiome cutané : un déséquilibre des bactéries cutanées peut interférer avec l’équilibre immunitaire, augmenter la perméabilité et la susceptibilité aux agressions.
- Carences nutritionnelles : une alimentation pauvre en acides gras essentiels, en zinc et en vitamines peut limiter la régénération lipidique de la barrière(2).
- Stress chronique : le stress active la sécrétion de cortisol, une hormone qui modifie le métabolisme lipidique et altère la flore cutanée, la rendant plus sujette aux inflammations.
- Les déséquilibres hormonaux modifient la sécrétion sébacée et sudorale, influençant l’acidité cutanée (puberté, ménopause, hyperthyroïdie, etc.) tout comme certaines maladies chroniques peuvent altérer la composition du film hydrolipidique et neutraliser partiellement le pH (diabète, insuffisance rénale, etc.).
Comment réparer une barrière cutanée endommagée ?
Objectifs : maintenir l’hydratation, favoriser la réparation naturelle via l’apport lipidique, soutenir le microbiote cutané, protéger contre les agressions extérieures et le stress oxydatif.
Nettoyer la peau avec des produits doux
- Nettoyant adapté à votre type de peau : peau sèche, grasse, mixte, sensible ou normale.
- Une formulation douce, sans tensioactifs agressifs, allergènes, sulfates, silicones ou parfums, par exemple.
- Des formules qui respectent le pH naturel de la peau (entre 4,5 et 5,5), sans savons alcalins : cette caractéristique permet non seulement de maintenir l’équilibre du microbiote cutané mais aussi de préserver le film hydrolipidique(6).
- Un gommage délicat et de courte durée peut être réalisé une à deux fois par semaine maximum.
- Le nettoyage se réalise idéalement 2 fois par jour, matin et soir. Le rinçage se fait à l’eau froide ou tiède. Il convient d’appliquer par la suite un produit hydratant.
Hydrater pour maintenir ou restituer les lipides essentiels
Cette approche est primordiale pour réparer une barrière cutanée endommagée puisqu’elle contribue à restaurer la matrice lipidique intercellulaire et à maintenir un taux d’humidité suffisant. Voici quelques conseils pour choisir un bon produit hydratant :
- Un bon hydratant contient 3 types d’actifs hydratants : des humectants qui attirent et retiennent l'eau dans la couche cornée (ex : glycérine, acide hyaluronique, céramides…), des agents occlusifs qui limitent l’évaporation de l’eau contenue dans la peau (ex : huiles végétales, cires), et des émollients, pour donner à la peau une texture lisse et douce (ex : huiles, acides gras oméga-3)(7). D’autres actifs peuvent être associés, tels que le collagène, la vitamine B3, les prébiotiques et les agents antioxydants comme la vitamine C ou E, par exemple.
- Préférez là aussi les formules sans agents agressifs, tels que les tensioactifs, les allergènes, les sulfates, les silicone et les parfums.
- Appliquer un hydratant deux fois par jour, sur peau encore légèrement humide pour maximiser la rétention d’eau.
Alimentation/compléments alimentaires
Une alimentation équilibrée et variée contribue à maintenir une fonction barrière saine et favorise la synthèse lipidique de la barrière(2). Certains nutriments peuvent être particulièrement ciblés, par l’alimentation et des compléments alimentaires, si besoin :
- les probiotiques avec surtout lactobacillus (laits, yahourts) : ils participent à l’équilibre du microbiote cutané et soutiennent ainsi la barrière.
- les acides gras essentiels, ou oméga-3, 6 et 9, (huile de poisson, graines de lin, noix, huile d’onagre et de bourrache) : ils sont précurseurs des lipides indispensables à la structure et à la perméabilité de la barrière cutanée.
- les antioxydants (fruits et légumes) : ils aident l’organisme et la peau à se protéger du stress oxydatif, par exemple généré par l’exposition à la pollution, au soleil, etc.
- les vitamines et minéraux, tels que les vitamines A, D, E, le zinc, le magnésium jouent également un rôle dans l’hydratation et l’intégrité de la barrière cutanée(8).
Conseils associés
- Limiter le nombre de produits : un nettoyant, un hydratant et une protection solaire suffisent.
- Éviter les agressions : suspendre ou espacer l’usage d’actifs forts (exfoliants, acides, retinoïdes) jusqu’à ce que la peau montre des signes de stabilité. Éviter aussi au maximum l’exposition prolongée au soleil et à la pollution.
- Garder une bonne hygiène de vie : sommeil, hydratation, alimentation, gestion du stress.
- Ces conseils valent pour chaque individu, mais certains profils sont davantage concernés, telles que les personnes à la peau sèche et à tendance atopique, les personnes très exposées à la pollution et au soleil, les personnes âgées ou celles atteintes de pathologie cutanée.
La barrière épidermique chez les nouveau-nés et les seniors
La barrière cutanée évolue au fil du temps : chez le nouveau-né, la barrière est moins efficace avec une perméabilité plus importante. La peau est ainsi plus sensible et sujette à la sécheresse et aux irritations. Pour cause : la couche cornée est plus fine, le pH cutané est élevé, favorisant notamment la prolifération microbienne, le microbiote est faible et le film hydrolipidique très peu développé(4, 7).
Avec l’âge, la peau s’amincit, se fragilise, s’assèche. Premièrement, en raison d’une diminution de la prolifération des kératinocytes et de la quantité de lipides épidermiques qui réduit l’épaisseur de l’épiderme et la cohésion de la matrice intercellulaire. Deuxièmement, car le pH augmente et affaiblit le microbiote cutané. Troisièmement, car les glandes sébacées et sudoripares produisent moins, rendant le film hydrolipidique moins protecteur.
Autres cas particuliers : le pH est également plus alcalin au niveau des plis cutanés et chez les peaux claires(3).
Barrière cutanée – Foire Aux Questions
Qu’est-ce que la barrière cutanée et à quoi sert-elle ?
La barrière cutanée est le système protecteur de l’épiderme qui régule l’hydratation interne et empêche l’entrée d’agents extérieurs. Cette fonction barrière est assurée en interne par les cornéocytes, la matrice extracellulaire et les mécanismes immunologiques, et en externe grâce au film hydrolipidique, au microbiote et au pH cutané.
Quels sont les signes d’une barrière cutanée endommagée ?
Les signes comprennent peau sèche, tiraillements, rougeurs, irritabilité accrue, desquamation, et sensibilité aux produits cosmétiques.
Comment réparer sa barrière cutanée efficacement ?
On procède par une routine simplifiée, des nettoyants doux, des formulations riches en céramides et lipides, le soutien nutritionnel et une bonne hygiène de vie de manière générale.
Combien de temps faut-il pour réparer une barrière cutanée endommagée ?
Cela varie de quelques semaines à quelques mois, selon la sévérité des dommages. Pour une action optimale, consultez un professionnel de santé pour identifier la cause de l’affaiblissement de votre barrière cutanée, et les moyens adaptés pour la préserver.
Sources :
(1)Bouwstra JA, Nădăban A, Bras W, MCabe C, Bunge A, Gooris GS. The skin barrier: An extraordinary interface with an exceptional lipid organization. Progress in Lipid Research. 1 nov 2023;92:101252.
(2)Parke MA, Perez-Sanchez A, Zamil DH, Katta R. Diet and Skin Barrier: The Role of Dietary Interventions on Skin Barrier Function. Dermatol Pract Concept. 29 janv 2021;11(1):e2021132.
(3)Baker P, Huang C, Radi R, Moll SB, Jules E, Arbiser JL. Skin Barrier Function: The Interplay of Physical, Chemical, and Immunologic Properties. Cells. 30 nov 2023;12(23):2745.
(4)Braun C, Bégin P, Nosbaum A. Stratégies ciblant la peau en prévention des allergies alimentaires. Revue Française d’Allergologie. 1 janv 2025;65(1):104192.
(5)Barthe M, Clerbaux LA, Thénot JP, Braud VM, Osman-Ponchet H. Systematic characterization of the barrier function of diverse ex vivo models of damaged human skin. Front Med [Internet]. 4 déc 2024 [cité 6 nov 2025];11. Disponible sur: https://www.frontiersin.org/journals/medicine/articles/10.3389/fmed.2024.1481645/full
(6)Del Rosso JQ. Repair and Maintenance of the Epidermal Barrier in Patients Diagnosed with Atopic Dermatitis. J Clin Aesthet Dermatol. juin 2011;4(6):45‑55.
(7)Skin 101: Understanding the Fundamentals of Skin Barrier Physiology—Why is This Important for Clinicians? [Internet]. JCAD - The Journal of Clinical and Aesthetic Dermatology. [cité 6 nov 2025]. Disponible sur: https://jcadonline.com/fundamentals-of-skin-barrier-physiology/
(8)Torres A, Rego L, Martins MS, Ferreira MS, Cruz MT, Sousa E, et al. How to Promote Skin Repair? In-Depth Look at Pharmaceutical and Cosmetic Strategies. Pharmaceuticals (Basel). 11 avr 2023;16(4):573.










